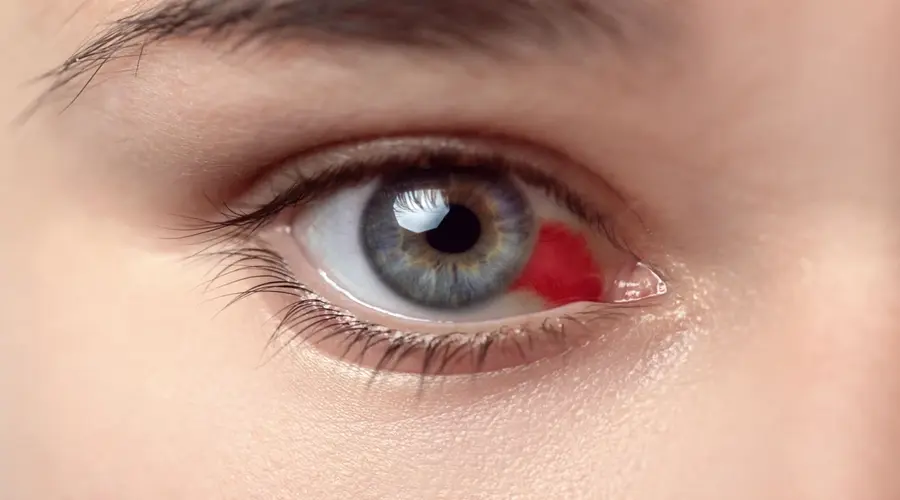
زمانی که خون در جلوی چشم ها، بین قرنیه و عنبیه، جمع میشود، عارضه ای به نام هايفما رخ میدهد. این خون احتمال دارد تمام یا بخشی از مردمک چشم را بپوشاند و موجب تار شدن شدید چشم شود. در این مقاله، به صورت کامل به این عارضه، علل، علائم، راههای پیشگیری، تشخیص و درمان آن خواهیم پرداخت.
هايفما چيست؟
خونریزی به داخل اتاق قدامی چشم، تحت عنوان هایفما شناخته میشود. این عارضه، میتواند خودبهخود و یا به دنبال بیماریهای چشمی خاص روی دهد. ولی شایعترین عامل آن ضربات وارده بر چشم است و دیگر علت بروز آن، پارگی عروق موجود در ریشه عنبیه (قسمت رنگی چشم) است.
علل هايفما
بیماری Hyphema، معمولاً در اثر صدمات وارده به چشم در اثر تصادف یا ورزش ایجاد میشود . دلایل این بیماری عبارتند از:
- رگهای خونی غیر طبیعی در سطح عنبیه
- عفونت چشم ناشی از ویروس تبخال
- مشکلات لخته شدن خون
- مشکلات لنزهای مصنوعی قرار داده شده در چشم پس از جراحی آب مروارید
- به ندرت، سرطانهای چشم
- ضربات وارده به چشم
- به دنبال جراحیهای داخل چشمی
- به صورت خودبهخودی
نکته: مورد اخير به دليل بيماري هاي چشمي كه باعث رشد عروق جديد در اتاق قدامي چشم مي شوند مانند ديابت يا گلوكوم نئوواسكولار به وجود مي آيد. بعضي از ضايعات مادرزادي چشمي هم مي تواند در كودكي باعث بروز هايفماي خود به خودي شوند.
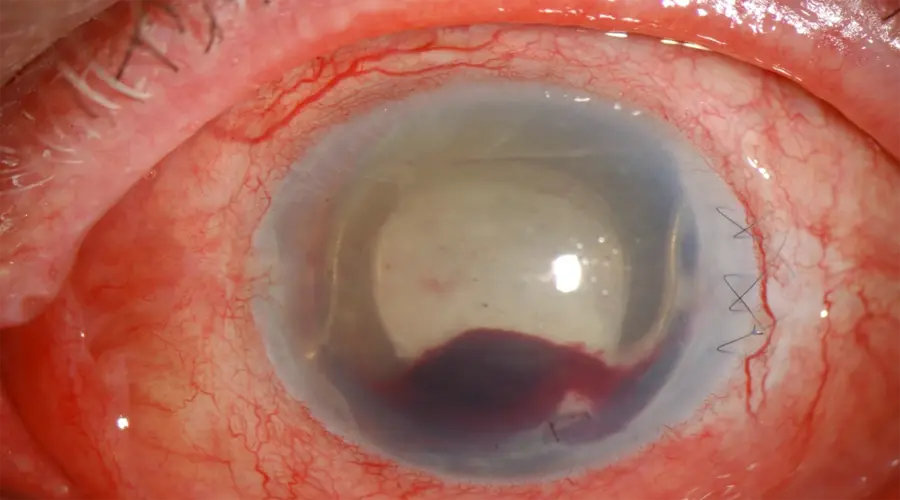
علائم هايفما
نشانههای بیماری HYPHEMA عبارتاند از:
- تاري ديد
- درد چشم
- مشاهده رسوب خون در داخل چشم
- حساسیت به نور
عوارض هايفما
تاري ديد ناشي از هايفما، طي دوره درمان به تدريج كاهش مييابد. در صورتي كه عارضه ديگري به طور هم زمان ايجاد نشده باشد، بايد طي دوهفته ديد به حالت اوليه بازگردد.
افزايش فشار داخل چشمي از خطرناكترين عوارض این بیماری است كه زمان بروز آن مي تواند از ابتدا تا حتي سال ها بعد متغير باشد. بنابراين لازم است كه بيماري كه يك بار مبتلا به این عارضه شده، به طور مرتب هر چند ماه يك بار ويزيت شده و فشار داخل چشم او اندازه گيري شود. لازم به ذكر است كه افزايش فشار داخل چشمي عموما توسط خود بيمار قابل تشخيص نيست و به همين دليل معاينات دوره اي منظم الزامي هستند.
در مراجعات چشم پزشکی حتما به پزشک خود در مورد سابقه بیماری اطلاع دهید تا معاینات مربوطه انجام شود. در صورتی که این بیماری شدید باشد و خون قسمت عمده ای از اتاق قدامی را پوشانده باشد، ممکن است باعث رنگ گرفتن قرینه چشم شود. این عارضه به خصوص در کودکان کمتر از 9 سال، به دلیل خطر ایجاد تنبلی چشم، بسیار مهم است. بنابراین تا زمان جذب شدن کامل خون داخل چشمی، معاینات روزانه توصیه می شود.
در بزرگسالان بروز این عارضه میتواند باعث تاخیر در روند بهبود بینایی تا دو سال گردد. به خاطر داشته باشید که در خونریزیهای داخل چشمی یا به عبارت دیگر هایفما که ناشی از ضربه باشد، عموما سایر اجزای چشم مانند: مردمک، عدسی، شبکیه و حتی عصب بینایی ممکن است آسیب دیده باشند. بنابراین علیرغم بهبود بیماری، دید بیمار بهبود نیابد. در این موارد ممکن است نیاز به اقدامات تشخیصی درمانی اضافی جهت آسیبهای همراه وجود داشته باشد.
اقدامات مراقبتی
بیماری که یک بار دچار هایفما شده است باید در تمام طول عمر خود مانع از وقوع آسیب مجدد به چشم شود. به همین دلیل ادامه فعالیتهای ورزشی که ممکن است، همراه با ضربات وارده به ناحیه چشم باشند (مانند ورزش های رزمی) توصیه نمی شود. علاوه بر این، چشم آسیب دیده همواره حساستر از چشم سالم خواهد بود. بنابراین حتی اگر ضربه ای جزیی به چشمی که سابقه این عارضه را دارد وارد شود، باید جدی گرفته شده و در اسرع وقت معاینه شود. در آخر مجددا یادآوری می شود که پس از بهبود مرحله حاد آن، معاینات دوره ای برای تمامی طول عمر لازم است.
تشخیص هايفما
چشم پزشک، برای تشخیص هایفما، چشم را به طور کامل معاینه میکند. مواردی که پزشک بررسی میکند عبارتاند از:
- میزان توانیی دید بیمار
- معاینه فشار در چشم
- بررسی داخل چشم
در برخی موارد، چشم پزشک ممکن است از سی تی اسکن استفاده کند. این اسکن وضعیت استخوانهایی را که کاسه چشم و سایر قسمتهای صورت را تشکیل میدهند بررسی میکند.
درمان هايفما
در صورتی که هايفما به بیماری سیستمیکی که تظاهرات داخل چشمی نیز دارد مثل بیماری دیابت ایجاد شده باشد، درمان بیماری زمینهای جزء اصلی اقدامات درمانی را تشکیل میدهد. نکته مهم در درمان هرنوع از این بیماری، استراحت مطلق به حالت نیمه نشسته است که باعث رسوب خون، پیشگیری از عود خونریزی و تسریع در جذب لخته خون میشود. تماشای تلویزیون و مطالعه کردن بیخطر هستند. مدت زمان استراحت حداقل پنج روز است. پس از این دوره میتوان فعالیتهای عادی روزمره را به تدریج از سر گرفت.
درمانهای دیگر هايفما، عمدتا درمان دارویی است ولی در موارد خاصی ممکن است اقدامات جراحی نیز ضرورت پیدا کند. استفاده از آسپرین در این دوره مجاز نیست، ولی برای کاهش درد میتوان از استامینوفن استفاده کرد. استفاده از سایر داروهای ضد انعقادی مثل وارفارین باید تحت نظر و با تجویز پزشک انجام شود. لازم است در دوران استراحت، از بروز هر نوع ضربه به چشم، پرهیز شود. برای این منظور گذاشتن شیلد (پوشش) پلاستیکی روی چشم آسیب دیده الزامی است.
چه زمانی نیاز به مراجعه به پزشک است؟
در صورت بروز هایفما اگر خونریزی چشم شدید باشد، درد یا سردرد شدید احساس شود، بینایی کاهش یابد یا تار شود، خونریزی بیش از چند روز ادامه یابد یا علائم دیگری مانند تهوع و استفراغ ظاهر شود ، مراجعه به پزشک ضروری است. همچنین، افرادی با شرایط خاص مانند فشار خون بالا یا اختلالات خونریزی باید بلافاصله پس از مشاهده علائم هایفما به پزشک مراجعه کنند. تشخیص و درمان بهموقع توسط چشمپزشک میتواند از بروز عوارض جدی جلوگیری کند.
کلام پایانی
در این مقاله، به صورت کامل به تمام نکات مربوط به Hyphema را مورد بررسی قرار دادیم. این عارضه به دلایل مختلفی ایجاد میشود که به صورت تفصیلی به آنها پرداختیم. همچنین تمام علائم و نشانههایی که ممکن است توسط این عارضه بروز پیدا کنند و نشان دهنده آن باشند را ذکر کردیم. بهبود آن، استراحت و استفاده از داروهای تجویز شده توسط پزشک است، اما گزینههای درمانی دیگری برای آن نیز وجود دارد.
سوالات متداول
بله، هایفما معمولاً میتواند به خودی خود بهبود یابد. بسیاری از موارد خفیف هایفما بدون نیاز به درمان خاصی به مرور زمان و با مراقبت مناسب بهبود مییابند. با این حال، برای موارد شدیدتر و یا در صورت بروز علائم مشکوک، مشورت با پزشک ضروری است.
بله، هایفما در صورت عدم درمان مناسب و به موقع میتواند منجر به نابینایی شود. خونریزی در اتاقک قدامی چشم میتواند فشار داخل چشم را افزایش داده و به قرنیه و سایر بخشهای حساس آسیب برساند. اگر فشار بهموقع کاهش نیابد یا خونریزی کنترل نشود، این آسیبها میتوانند به بینایی چشم آسیب برسانند.